- THYROÏDE
- THYROÏDELa glande thyroïde, la plus volumineuse des glandes à sécrétion interne [cf. ENDOCRINOLOGIE], dérive d’une ébauche endodermique située à la partie antérieure du plancher pharyngien, au niveau de la base de la langue. Au cours de sa migration vers le cou pendant le développement embryonnaire, elle laisse parfois, le long du tractus thyréoglosse, des résidus qui peuvent donner naissance à des thyroïdes accessoires ou à des kystes.Son poids est de 20 à 30 grammes chez l’homme adulte. Elle est formée de deux lobes en contact avec les faces latérales du larynx et de la trachée et réunis par un isthme, d’où s’élève un prolongement: la pyramide de Lalouette. Le tissu glandulaire se subdivise en de nombreux lobules séparés par des travées conjonctivo-vasculaires. Chacun de ces lobules est constitué par des vésicules microscopiques (20 à 500 猪m de diamètre). Ces vésicules sont tapissées par une assise de cellules épithéliales, dont la hauteur est en relation étroite avec l’activité cellulaire. Elles délimitent une cavité remplie d’une substance visqueuse: la colloïde. Entre les vésicules se trouvent de nombreux capillaires où se déverse la sécrétion de la glande. Celle-ci n’est pas indispensable à la vie, mais intervenant dans l’activité de toutes les cellules de l’organisme, elle joue un rôle dans toutes les fonctions vitales, principalement dans la croissance du squelette et dans le développement du système nerveux.1. Hormones thyroïdiennesHormones iodées: thyroxine et tri-iodothyronineLes principales hormones thyroïdiennes sont des hormones iodées, élaborées par les cellules vésiculaires. La colloïde est une protéine iodée, la thyréoglobuline, qui constitue une réserve inactive et qui n’est pas l’hormone elle-même. Celle-ci est représentée principalement par la thyroxine , molécule beaucoup plus simple contenant 65 p. 100 d’iode et que l’on peut obtenir par synthèse. Elle dérive des L-iodotyrosines, formées par la combinaison de l’iode avec un acide aminé, la tyrosine. La condensation de deux molécules de di-iodotyrosine donne naissance à la tétra-iodothyronine (T4 ou thyroxine). La glande sécrète aussi, en quantité beaucoup plus faible, de la tri-iodothyronine (T3).La biogenèse de ces substances (fig. 1) se fait par une série d’opérations successives: captation de l’iode circulant à l’état d’iodure dans le sang, libération de l’iode par oxydation, couplage de l’iode avec la tyrosine pour former la mono-iodotyrosine, puis la di-iodotyrosine (MIT et DIT), condensation des iodotyrosines pour former les iodothyronines (T3 et 4). Ces opérations s’effectuent sous l’action d’enzymes appropriées: peroxydase, déshalogénase, hyaluronidase, protéase. Elles sont susceptibles d’être entravées par un excès d’iodure circulant et par diverses substances de synthèse utilisées en thérapeutique.Les hormones thyroïdiennes circulent dans le sang en liaison avec une glucoprotéine (thyroxin bound globulin ou TBG). Elles peuvent en être séparées par le butanol. Ainsi l’iode total contenu dans le plasma peut être dosé en trois fractions: les iodures provenant de l’alimentation et de la déshalogénation des thyronines, l’iode organique total ou PBI (protein bound iodine ), qui lui-même se décompose, pour 80 p. 100, en iode hormonal proprement dit (T3 et 4) extractible par le butanol (butanol extractible iodine : BEI) et, pour 20 p. 100, en iode organique non hormonal, comprenant thyroglobuline, iodotyrosines et divers acides aminés iodés. Seul l’iode hormonal diffuse à l’intérieur des globules sanguins. Toutes ces notions trouvent leur application dans l’exploration clinique des troubles thyroïdiens.Parvenues au niveau des cellules réceptrices, les hormones thyroïdiennes subissent de nouvelles transformations, qui aboutissent à la production des acides tri-iodothyroacétique et tétra-iodothyroacétique (TRIAC et TETRAC), dont sera détaché l’iode en vue de sa réabsorption par la glande ou de son élimination par l’urine et la bile.La demi-vie de la thyroxine (sept jours) est beaucoup plus longue que celle de la tri-iodothyronine (un jour).Toutes les opérations effectuées par la thyroïde sont stimulées par une hormone antéhypophysaire, la thyréostimuline (ou TSH), qui est elle-même sous la dépendance d’un releasing factor (ou TRF) d’origine hypothalamique [cf. ENDOCRINOLOGIE]. En retour, ce système régulateur est rétroactivement déprimé par l’excès d’hormones thyroïdiennes circulantes, excité au contraire par leur défaut.Les actions physiologiques des hormones thyroïdiennes sont communes à la 3 et à la 4, mais l’action de cette dernière se montre à la fois plus intense et plus brève. Leur fonction essentielle est de favoriser les processus oxydatifs de l’organisme, donc d’augmenter la consommation d’oxygène et le métabolisme basal. Elles favorisent l’absorption intestinale des sucres, la production de glucose à partir du glycogène, son entrée dans les cellules et son utilisation intracellulaire. À fortes doses, les hormones augmentent le catabolisme des lipides, diminuent les réserves graisseuses et le cholestérol sanguin, augmentent les acides gras libres du plasma. Elles activent aussi le métabolisme des protides, favorisant leur anabolisme à doses physiologiques, mais activant leur catabolisme à fortes doses, provoquant ainsi une déperdition azotée.Les hormones thyroïdiennes accélèrent le rythme cardiaque, augmentent le débit circulatoire, activent la glande corticosurrénale et potentialisent l’action des catécholamines. Elles favorisent la liaison protéique de la testostérone et diminuent sa clairance métabolique.Ces multiples actions ont des conséquences particulières sur la croissance et le développement des organismes jeunes. Chez les têtards, l’ablation de la thyroïde empêche la métamorphose, tandis que l’administration d’hormone thyroïdienne la précipite. Chez l’enfant, le défaut congénital d’hormone thyroïdienne entraîne un nanisme dysharmonique, associé à un crétinisme dû au défaut de développement cérébral.ThyrocalcitonineD’autres travaux ont mis en évidence l’existence d’une nouvelle hormone thyroïdienne, dénommée thyrocalcitonine, bien différente des hormones iodées. C’est un polypeptide formé de 43 acides aminés. Cette hormone est sécrétée par des cellules particulières, les cellules parafolliculaires, groupées en amas entre les vésicules.La calcitonine est dotée d’un pouvoir hypocalcémiant, résultat d’une inhibition de la résorption osseuse et de l’activité des ostéoclastes. Elle s’oppose ainsi à l’action de la parathormone [cf. PARATHYROÏDES]. Elle possède aussi un faible pouvoir phosphaturique, dû à un effet sur le rein. Sa production est directement réglée par les variations du calcium sanguin, indépendamment de la thyréostimuline.2. Exploration fonctionnelleL’exploration biologique de la fonction thyroïdienne dispose de nombreuses méthodes, couramment utilisées en clinique.Les mesures du métabolisme basal , de la cholestérolémie , du temps de décontraction musculaire après percussion du tendon d’Achille (achilléogramme ) rendent possible l’appréciation de l’action périphérique des hormones thyroïdiennes.Les dosages concernant les hormones thyroïdiennes se sont d’abord limités à l’iodémie protidique plasmatique. Un progrès important a marqué l’utilisation des résines échangeuses d’ions. De plus en plus, on utilise les techniques radio-immunologiques, mesurant directement 4 et 3. La fraction libre est appréciée indirectement par l’indice de thyroxine libre (ITL) ou dosée directement (FT3 et FT4). L’étude de TSH, par dosage radio-immunologique est le complément indispensable.La méthode d’exploration la plus courante utilise l’iode radioactif (131I), grâce auquel on peut effectuer une étude cinétique de la fonction thyroïdienne. On mesure, trois, six, vingt-quatre et quarante-huit heures après le début du test, la captation de l’isotope par la thyroïde, le rapport des radioactivités globulaire et plasmatique (rapport H/P) qui fournit la proportion d’iode hormonal marqué, seul capable de pénétrer dans les hématies, et enfin, éventuellement, l’élimination urinaire du radio-iode. Il est important de rappeler que cette méthode ne fournit qu’un aspect dynamique de la fonction thyroïdienne et non une mesure réelle de la sécrétion. Elle permet, en outre, de traduire visuellement la radioactivité de la glande au moyen d’un scintigramme, sur lequel on peut apprécier le volume de la thyroïde, préciser l’activité de ses diverses parties, détecter certains goitres plongeants, et éventuellement l’existence d’une thyroïde ectopique (notamment linguale) ou de métatases d’origine thyroïdienne.On recourt enfin à des épreuves dynamiques (fig. 2). L’épreuve de stimulation (test de Querido) mesure l’iodémie plasmatique et la fixation thyroïdienne du radio-iode avant et après l’injection de thyréostimuline à raison de 100 unités HL pendant cinq jours consécutifs. L’épreuve de freinage (test de Werner) pratique les mêmes contrôles avant et après l’administration de tri-iodothyronine, à la dose de 150 猪g pendant sept jours. Il est possible encore de mesurer la réserve hypophysaire de TSH en administrant un antithyroïdien de synthèse, le néomercazole (test de Studer et Wyss), qui, entravant l’hormonosynthèse, provoque en retour une hypersécrétion de TSH, dont on constate les effets sur l’élévation de la fixation de l’iode 131 par la glande.3. PathologieMaladie de BasedowPlus fréquente chez la femme que chez l’homme, surtout observée entre vingt et trente ans et au voisinage de la ménopause, la maladie de Basedow, très commune, associe un syndrome d’hyperfonctionnement thyroïdien à un goitre et à une exophtalmie.Le goitre , généralement discret, est diffus, ferme, élastique. Très vasculaire, il peut présenter un souffle à l’auscultation.Le syndrome hyperthyroïdien (thyrotoxicose) se traduit par trois signes principaux: un amaigrissement rapide, contrastant avec l’augmentation de l’appétit; une tachycardie régulière à 100, 120, accrue par les émotions, accompagnée de palpitation, d’éréthisme cardio-vasculaire; un tremblement menu, rapide, prédominant aux extrémités. À ces signes fondamentaux s’associent de nombreux symptômes qui valent surtout par leur association: thermophobie, sueurs, rougeur des téguments, soif intense, diarrhée, et, par-dessus tout, une hyperémotivité considérable, une grande instabilité psychomotrice.L’amaigrissement peut se compliquer d’un syndrome myasthéniforme se traduisant par une faiblesse musculaire, affectant surtout les muscles des racines et du tronc, obligeant les malades à s’aider des mains pour se relever lorsqu’ils sont assis.L’exophtalmie est rarement le premier signe qui attire l’attention. Elle se manifeste parfois simplement par un éclat du regard, éclat associé à une rétraction de la paupière supérieure qui ne suit plus le globe oculaire dans son abaissement (signe de De Graefe). L’élargissement de la fente palpébrale donne au regard une expression tragique, de «peur figée». L’exophtalmie proprement dite comporte une saillie des globes oculaires associée à un œdème des paupières. Les globes oculaires paraissent exorbités et leurs mouvements sont limités. L’iris est largement découvert; l’œil est congestionné, larmoyant; les paupières œdématiées forment des bourrelets. Certaines formes malignes comportent des troubles fonctionnels pénibles: douleurs, photophobie, éversion des conjonctives (chemosis), parésies des muscles oculaires provoquant de la diplopie, enfin apparition possible d’ulcérations cornéennes ou de lésions rétiniennes: œdème, hémorragie, réduction de l’acuité visuelle.Les exophtalmies sévères peuvent s’accompagner d’infiltrations œdémateuses circonscrites des membres inférieurs, en avant de la crête tibiale; ces œdèmes ne se laissent ni déprimer ni plisser et à leur niveau l’épiderme a un aspect de «peau d’orange» (myxœdème prétibial ).Il est aujourd’hui démontré que seul le syndrome palpébrorétractile est imputable à l’hyperthyroïdie. L’exophtalmie vraie œdémateuse et l’œdème prétibial semblent en rapport avec la mise en circulation d’un principe thyréostimulant, différant de la TSH par son action plus tardive et plus prolongée (long acting thyroid substance ou LATS). Cette substance ne provient pas de la thyroïde; c’est une protéine anormale, une 7S immunoglobuline G, apparentée aux anticorps.Les examens de laboratoire confirment l’hyperactivité thyroïdienne. Le métabolisme basal est augmenté de 30 à 40 p. 100 et plus. Le taux du cholestérol sanguin est abaissé. L’iode protidique du plasma (PBI) et l’iode extrait par le butanol (BEI) sont en quantités supérieures à la normale. L’iode hormonal se situe entre 8 et 12 microgrammes pour cent (au lieu de 4 à 8). Le test de Hamolsky est supérieur à l’unité.L’épreuve de l’iode radioactif montre une captation thyroïdienne à la fois précoce et très élevée (70 à 80 p. 100 à la 24e heure). La courbe s’abaisse ensuite, dessinant un «angle de fuite». Le rapport H/P atteint rapidement des valeurs très faibles, ce qui indique une forte proportion d’iode hormonal radioactif sécrété par la glande (fig. 3). Le scintigramme montre une thyroïde modérément hypertrophiée, avec une fixation homogène du radio-iode.Fait important, l’administration de triiodothyronine (test de Werner) n’abaisse pas la fixation. On attribue classiquement ce fait à la perte du mécanisme normal de rétro-action (feed back ) par dérèglement du contrôle hypothalamique de la sécrétion de TSH. Mais il semble imputable à la présence du LATS, qui est insensible au freinage.Avant l’entrée en jeu des ressources thérapeutiques modernes, la maladie de Basedow comportait un pronostic sévère. Des rémissions spontanées sont possibles; mais, abandonnée à elle-même, la maladie tend généralement à s’aggraver. Les complications principales sont d’ordre cardiaque (cardiothyréose). À la tachycardie régulière succède une tachyarythmie complète par fibrillation auriculaire, conduisant à l’asystolie.Parfois, à l’occasion d’une émotion, d’un surmenage, d’un traumatisme, d’une infection, apparaît une «crise thyroïdienne aiguë» hautement dramatique, avec hyperthermie intense, sueurs profuses, langue sèche, tachycardie extrême, tremblement intense, agitation confusionnelle, diarrhée, asthénie musculaire pseudo-paralytique, émaciation et déshydratation rapides, pouvant conduire à la mort en quelques jours. De tels accidents s’observaient quelquefois, jadis, après la thyroïdectomie subtotale, chez des sujets mal préparés à l’opération. De pathogénie discutée, on les impute aujourd’hui à une augmentation brutale de la thyroxinémie, associée à une décharge d’adrénaline et à une chute de l’activité corticosurrénale.Le diagnostic de la maladie est parfois rendu difficile par la prédominance d’un symptôme. On a pu décrire ainsi des formes diarrhéiques, psychiques, et surtout cardiaques, dont l’origine peut être méconnue. L’exophtalmie manque dans certains cas. Il existe en revanche des formes exophtalmiques pures, sans signes nets de thyrotoxicose. Leur nature basedowienne est affirmée par le test de Werner qui est négatif.On décrit sous le nom de goitres basedowifiés des goitres anciens qui n’évoluent que tardivement vers l’hyperthyroïdie, avec ou sans exophtalmie. Ils sont souvent nodulaires et peuvent présenter un scintigramme hétérogène.Le traitement de la maladie de Basedow comporte naturellement le repos, l’administration de neurosédatifs (barbituriques, réserpine), mais appelle des mesures plus radicales. Le traitement ancien par l’iode à fortes doses, sous forme de solution iodo-iodurée de Lugol, est toujours employé. La présence dans le sang de quantités élevées d’iode minéral entrave la fonction thyroïdienne. Mais ce traitement n’a généralement qu’une action limitée et transitoire.On utilise aujourd’hui des antihyroïdiens de synthèse qui ont pour effet d’entraver mieux encore l’hormonogenèse thyroïdienne. Mais leur usage doit être continu et prolongé pendant dix-huit mois à deux ans, sans aboutir toujours à une guérison complète. Ils ont l’inconvénient de favoriser l’augmentation du goitre, de ne pas agir sur l’exophtalmie ou même de l’aggraver, ce qui conduit à administrer en même temps qu’eux de la thyroxine.L’administration thérapeutique d’iode radioactif (à des doses très supérieures aux doses «traceuses» utilisées pour l’exploration fonctionnelle) constitue dans beaucoup de cas la thérapeutique d’élection. L’iode n’est ici que le vecteur de la radioactivité. Le contrôle du traitement, aux environs du deuxième mois, s’appuie essentiellement sur les données cliniques, la mesure du métabolisme basal et les dosages du cholestérol et de l’iode hormonal plasmatique. Il comporte aussi de nouvelles épreuves isotopiques, mais dont l’interprétation peut être difficile. Si le résultat est insuffisant, on peut être amené à administrer une seconde dose. Le risque de myxœdème secondaire, précoce ou tardif, est assez élevé, malgré les progrès de la dosimétrie, mais il est facile d’y remédier par l’administration de thyroxine.Le traitement chirurgical , comportant une thyroïdectomie subtotale, a été longtemps le traitement héroïque. Ses résultats sont souvent excellents, avec une bonne préparation des malades par le repos, les neurosédatifs, l’iodothérapie ou les antithyroïdiens de synthèse. Il garde ses indications, notamment chez les sujets jeunes, de moins de quarante ans, auxquels on préfère ne pas administrer l’iode radioactif, et dans les goitres basedowifiés volumineux ou multinodulaires.Ces traitements remédient à la thyrotoxicose, mais restent sans action sur les exophtalmies sévères, qu’ils paraissent même parfois aggraver, peut-être en favorisant temporairement la production du LATS. Ces formes relèvent de l’administration de thyroxine. Les formes œdémateuses bénéficient de fortes doses de prednisolone ou de dexaméthasome. La radiothérapie hypophysaire est d’efficacité discutée.Un progrès a été accompli dans le traitement des thyrotoxicoses, et notamment des cardiothyréoses et des crises basedowiennes aiguës, par l’emploi des drogues bloquant les récepteurs 廓 de l’activité sympathique, tel le propranolol, en administration pluriquotidienne.Adénome thyroïdien toxiqueLa thyrotoxicose peut avoir pour origine non plus une hyperplasie diffuse de la glande, mais un adénome circonscrit, hypersécrétant, dit toxique. Il se présente cliniquement comme un nodule unique, dur, lisse, arrondi, développé dans l’un des lobes thyroïdiens, le reste de la glande n’étant pas hypertrophié. Ce nodule précède généralement de plusieurs années l’apparition de la thyrotoxicose. Celle-ci se traduit souvent par des signes incomplets, dissociés. Les formes cardiaques sont particulièrement fréquentes et, en présence d’une tachycardie sine materia , le médecin doit étudier le fonctionnement thyroïdien de son patient.L’hyperthyroïdie est pure. On n’observe jamais, en pareil cas, d’exophtalmie vraie. Tout au plus peut-on noter un éclat du regard, une légère rétraction de la paupière supérieure.Le diagnostic est affirmé par le test à l’iode radioactif et, surtout, par le scintigramme. L’adénome concentre toute la radioactivité, le reste du parenchyme thyroïdien n’étant pas visible sur le scintigramme. Ce fait prouve que l’adénome sécrète bien un excès d’hormones, qui freine la sécrétion hypophysaire de TSH. Quelques injections de thyréostimuline font en effet reparaître la fixation du radio-iode dans le tissu non tumoral.Le traitement est purement chirurgical. Après l’ablation de l’adénome, un nouveau scintigramme montre le retour de l’image en papillon normale.Insuffisance thyroïdienne (myxœdème)L’insuffisance thyroïdienne grave réalise le tableau du myxœdème, qui diffère selon que le déficit hormonal se manifeste tardivement, à l’âge adulte, ou très précocement, dès la naissance ou chez le jeune enfant.Myxœdème acquis de l’adulteLe myxœdème de l’adulte peut apparaître après l’ablation chirurgicale de la glande (pour goitre simple ou pour cancer) ou sous l’influence de thérapeutiques intempestives (administration inopportune d’antithyroïdiens de synthèse, surcharges iodées). Il s’installe souvent de façon insidieuse et sans cause apparente, consécutivement à une thyroïdite chronique atrophiante.Il se caractérise par une infiltration cireuse des téguments (dite myxœdème), donnant au faciès un aspect bouffi, en pleine lune, pâle ou jaunet, avec une légère cyanose des pommettes et des lèvres. Les mains sont gonflées, les doigts boudinés. Les cheveux, les sourcils et même les poils axillaires et pubiens se raréfient. L’infiltration de la langue et des cordes vocales rend la parole embarrassée, l’élocution lente, la voix grasseyante. La peau sèche et froide, ne se laisse pas plisser.À cette infiltration des téguments, qui peut rester assez discrète, se joint un ralentissement général de toutes les fonctions vitales : lenteur des mouvements, idéation lente, constipation, ralentissement du pouls, frilosité extrême, aménorrhée chez la femme, perte de la libido chez l’homme. L’examen radiologique montre un cœur volumineux, aux battements très faibles.La glande thyroïde est généralement atrophiée, non palpable, mais certains myxœdèmes s’accompagnent d’un goitre.On note un certain degré d’anémie, une achylie gastrique, une moelle osseuse pauvre. Le métabolisme basal est très abaissé, à 漣 25, 漣 30 p. 100. Le taux de cholestérol est augmenté, entre 3 et 4 grammes pour mille. Le taux d’iode protidique total est très abaissé (sauf en cas de surcharge iodée), et l’iode hormonal est largement inférieur à 4 microgrammes pour cent. L’achilléogramme montre une lenteur marquée de la décontraction. Il est fréquent de déceler dans le sang des anticorps antithyroïdiens.Le test à l’iode radioactif montre une fixation thyroïdienne très faible, souvent inférieur à 10 p. 100, et, fait important, l’administration de TSH est incapable de l’accroître. Ce fait atteste l’atteinte primitive de la glande et distingue le myxœdème proprement dit des insuffisances thyroïdiennes d’origine hypophysaire, liées à un défaut de thyréostimuline, qui réalisent un tableau voisin. Dans ces cas, l’épreuve de la TSH est positive et il existe généralement des signes associés d’insuffisance gonadique et corticosurrénale, qui aggravent le pronostic.Non traité, le myxœdème permet de longues survies, mais peut mener à la mort, soit dans le coma, avec hypothermie et bradycardie extrêmes, soit par suite d’accidents vasculaires (ictus cérébral, infarctus du myocarde), soit dans l’insuffisance rénale avec azotémie. Les troubles métaboliques de l’hypothyroïdie favorisent, en effet, le développement précoce d’une athéromatose.Myxœdème de l’enfantL’insuffisance thyroïdienne peut être congénitale. Elle entrave alors sévèrement la croissance et le développement intellectuel. Dès le sevrage, l’enfant présente une faciès bouffi, blafard et hébété, une langue volumineuse. Le ventre distendu, est souvent le siège de hernies. La constipation est opiniâtre. L’enfant ne grandit pas, garde une fontanelle large, ne fait pas ses dents, ne marche pas, ne parle pas aux âges habituels.Faute de traitement, le myxœdème congénital aboutit à un nanisme sévère avec une taille de 1,10 m ou 1,20 m à l’âge adulte. C’est un nanisme disproportionné, avec une grosse tête, des membres courts. L’ossification est très retardée et les noyaux épiphysaires sont dystrophiques. Le retard intellectuel est considérable, au point de réaliser une véritable idiotie . Le développement génital est très retardé aussi, mais finit généralement par se faire de façon plus ou moins complète.Le métabolisme basal étant de réalisation difficile, on confirme le diagnostic par la recherche de l’hypercholestérolémie sanguine et la mesure de l’iode hormonal du plasma. Le test à l’iode radioactif a la même valeur que chez l’adulte.Le myxœdème congénital peut être la conséquence d’un défaut de développement de la glande (athyréose). Le scintigramme révèle dans certains cas l’existence d’une petite thyroïde linguale qui a parfois une certaine valeur fonctionnelle, ce qui permet à l’insuffisance thyroïdienne de ne s’installer que plus tardivement et de rester incomplète. le myxœdème peut encore être dû à un trouble congénital de l’hormonogenèse, dû à une anomalie enzymatique. Il peut être alors familial, et il s’accompagne d’un goitre, qui pourra régresser sous l’influence de l’hormonothérapie. Le trouble enzymatique responsable est de type variable. Dans le type dit I, c’est l’oxydation même des iodures qui est entravée; l’iode radioactif capté par la thyroïde s’en échappe rapidement, et, quand elle en contient encore, il est rapidement chassé par l’administration de thiocyanate ou de perchlorate, ce qui montre qu’il y est entièrement demeuré à l’état d’iodure.L’insuffisance thyroïdienne est efficacement traitée par l’administration de poudre desséchée de corps thyroïde ou de thyroxine, qui sont actives par voie buccale. Mais, dans le cas du myxœdème congénital, le traitement n’a sa pleine efficacité que s’il est institué très précocement, de façon ininterrompue, et avec une bonne adaptation des doses aux progrès mêmes du développement, ce qui se juge par l’examen clinique, les radiographies du squelette, les dosages du cholestérol et de l’iode hormonal plasmatique. Les traitements insuffisants ou mal conduits ne fournissent que des résultats très imparfaits, surtout en ce qui concerne le développement intellectuel.Goitres simples «euthyroïdiens»En dehors des goitres accompagnant une maladie de Basedow ou certains myxœdèmes, on observe des goitres simples, dits euthyroïdiens, parce qu’ils restent compatibles avec une production hormonale suffisante.Il s’agit, à leur début, de goitres diffus, symétriques, homogènes, dits goitres parenchymateux hyperplasiques , dont l’aspect histologique évoque un hyperfonctionnement, mais sans hypersécrétion hormonale, et parfois avec un certain degré d’insuffisance thyroïdienne. Ces goitres représentent, en principe, une hypertrophie compensatrice de la glande, consécutive à une insuffisance relative de la sécrétion hormonale, qui entraîne une hypersécrétion hypophysaire de TSH. Le test à l’iode radioactif montre une fixation élevée, mais lente et prolongée (goitre «avide d’iode»). L’épreuve de freinage est franchement positive.Les goitres récents régressent sous l’influence de l’hormonothérapie thyroïdienne. Mais les goitres anciens peuvent subir une évolution dystrophique, prendre l’aspect de goitres colloïdes diffus ou de goitres nodulaires à fonctionnement hétérogène. Ils peuvent aboutir secondairement à une insuffisance thyroïdienne franche ou relative.Souvent familiaux, sévissant à l’état endémique dans certaines régions, ils sont la conséquence de facteurs divers, fréquemment associés: prédisposition héréditaire, troubles discrets de l’hormonogenèse, carence iodée, ingestion de substances goitrigènes alimentaires (choux, navets, colza) ou médicamenteuses (antithyroïdiens de synthèse, certains sulfamides, certaines drogues antiépileptiques ou psychotropes). Leur développement est favorisé par la poussée de croissance de l’adolescence, la grossesse, la lactation.Autres affections thyroïdiennesOn ne peut que faire allusion ici à des altérations diverses de la glande thyroïde sans conséquences hormonales: kystes , adénomes simples, non toxiques. Leur intérêt est de poser parfois des problèmes difficiles en ce qui concerne le diagnostic du cancer thyroïdien. Celui-ci, de type histologique et de gravité variable, ne fixe pas l’iode radioactif; il fournit une image scintigraphique lacunaire, qui peut être aussi le fait d’un kyste ou d’un adénome colloïde. Si la ponction reste blanche, l’ablation chirurgicale s’impose, avec un examen histologique extemporané de la lésion. En cas de cancer, il est nécessaire de pratiquer une thyroïdectomie totale, extracapsulaire, suivie de l’administration d’une dose élevée d’iode radioactif, surtout si le scintigramme postopératoire montre encore des zones de fixation.Il faut signaler aussi l’existence de thyroïdites inflammatoires :– Thyroïdite subaiguë de Quervain, d’évolution généralement bénigne, sans séquelles.– Thyroïdite chronique de Hashimoto, donnant naissance à un goitre ferme, pouvant évoluer tardivement vers l’insuffisance thyroïdienne. Cette variété s’accompagne de signes biologiques d’inflammation (accélération de la sédimentation globulaire, augmentation des gammaglobulines dans le sang, tests de floculation positifs) et comporte l’existence de titres élevés d’anticorps antithyroïdiens dans le sang.– Thyroïdite fibreuse de Riedel, beaucoup plus rare, caractérisée par une fibrose extensive de la glande, capable d’entraîner une compression du larynx et de la trachée.On ne connaît pas de syndrome clinique précis attribuable à un excès ou à une insuffisance de calcitonine . On sait que cette hormone est sécrétée en abondance dans certains cancers thyroïdiens, principalement dans le cancer dit médullaire. Certains adénomes thyroïdiens se développeraient aux dépens des cellules à calcitonine. On a soupçonné chez quelques sujets une insuffisance de caltonine affaiblissant leur résistance face à une surcharge calcique.
thyroïde [ tirɔid ] adj. et n. f.• 1560; calque du gr. thuroeidês « en forme de porte », altér. de thureoeidês « en forme de bouclier »1 ♦ Anat. Cartilage thyroïde : cartilage du larynx, situé à la partie antérieure supérieure du cou, constitué de deux lames dont la réunion sur la ligne médiane forme, chez l'homme, une saillie (pomme d'Adam).2 ♦ (1721) Corps, glande thyroïde, ou n. f. (1876) la thyroïde : glande endocrine, située à la partie antérieure et inférieure du cou, comprenant deux lobes réunis par un isthme, composée de vésicules remplies d'une substance visqueuse qui contient la thyroglobuline dont proviennent les hormones thyroïdiennes (⇒ calcitonine, thyroxine) . Action de la thyroïde sur la croissance, sur les métabolismes, sur le système nerveux, etc. Troubles dus à une sécrétion insuffisante (hypothyroïdie; ⇒aussi crétinisme, myxœdème ) ou excessive (hyperthyroïdie) de la thyroïde. Tumeur de la thyroïde. ⇒ goitre.
● thyroïde adjectif (grec thuroeidês, de thureos, bouclier, et eidos, forme) Cartilage thyroïde, cartilage du larynx formant chez l'homme la pomme d'Adam. Glande thyroïde, glande endocrine située à la base de la face antérieure du cou, responsable de la synthèse et de la sécrétion des hormones thyroïdiennes, sous le contrôle de l'hypophyse. Cancer médullaire de la thyroïde, cancer de la glande thyroïde développé aux dépens des cellules C de cette glande, qui sécrètent la calcitonine (hormone diminuant le taux de calcium dans le sang). Cancer de la thyroïde, cancer qui atteint la glande thyroïde sous la forme d'un adénocarcinome (cancer du tissu glandulaire), d'un carcinome (cancer de l'épithélium) ou d'un lymphome (prolifération maligne des lymphocytes). ● thyroïde (expressions) adjectif (grec thuroeidês, de thureos, bouclier, et eidos, forme) Cartilage thyroïde, cartilage du larynx formant chez l'homme la pomme d'Adam. Glande thyroïde, glande endocrine située à la base de la face antérieure du cou, responsable de la synthèse et de la sécrétion des hormones thyroïdiennes, sous le contrôle de l'hypophyse. Cancer médullaire de la thyroïde, cancer de la glande thyroïde développé aux dépens des cellules C de cette glande, qui sécrètent la calcitonine (hormone diminuant le taux de calcium dans le sang). Cancer de la thyroïde, cancer qui atteint la glande thyroïde sous la forme d'un adénocarcinome (cancer du tissu glandulaire), d'un carcinome (cancer de l'épithélium) ou d'un lymphome (prolifération maligne des lymphocytes).thyroïdeadj. et n. f. ANATd1./d Cartilage thyroïde: principal cartilage du larynx, qui forme chez l'homme la saillie appelée pomme d'Adam.d2./d Glande ou corps thyroïde ou, n. f., thyroïde: glande endocrine située en avant du larynx, composée de deux lobes allongés réunis par un isthme. (V. thyroxine.)⇒THYROÏDE, adj. et subst.A. — ANAT. Cartilage thyroïde ou, p. ell., thyroïde, subst. masc. Cartilage du larynx situé au-dessus du cartilage cricoïde et sous l'os hyoïde, composé de deux lames dont la jonction forme chez l'individu masculin la saillie plus ou moins aiguë appelée pomme d'Adam. [Dans l'homme] le thyroïde a ses ailes plus larges que longues. Le bord antérieur est échancré au milieu, le postérieur a deux festons rentrans à chaque aile (CUVIER, Anat. comp., t. 4, 1805, p. 498). Un ganglion placé entre la grande corne de l'os hyoïde et le bord supérieur du cartilage thyroïde (CALMETTE, Infection bacill. et tubercul., 1920, p. 128). V. adam ex. 1, cricoïde ex.B. — ANAT., PHYSIOL.1. Glande thyroïde ou, p. ell., cour., thyroïde, subst. fém. Glande endocrine, existant chez tous les Vertébrés, située chez l'Homme à la partie inférieure et antérieure du larynx, en avant des premiers anneaux de la trachée, constituée de deux lobes latéraux réunis par un isthme médian et intervenant essentiellement dans la croissance et le métabolisme basal. La glande thyroïde est un organe qui n'a été observée que dans les mammifères (CUVIER, Anat. comp., t. 4, 1805, p. 528). Que votre thyroïde s'enfle ou se rétrécisse et vous tomberez dans le gâtisme précoce (VAN DER MEERSCH, Invas. 14, 1935, p. 72). V. adrénal- ex. 2, adrénaline ex. 2, hormone ex. de J. Rostand, hypophyse ex., myoxœdème ex. de Carrel.2. Corps thyroïde. Synon. de glande thyroïde (supra B 1). Le corps thyroïde règle notre embonpoint (PROUST, Sodome, 1922, p. 603). V. métabolisme ex. de QUILLET Méd. 1965.REM. 1. -thyroïde, élém. de compos. V. parathyroïde. 2. Thyroïdo-, élém. de compos. a) Thyroïdodépendant, -ante, adj. Les paramètres proprement thyroïdiens ou thyroïdodépendants de la maladie [de Basedow] (La Thyroïde, Paris, L'Expansion sc. fr., t. 1, 1969, p. 160). b) Thyroïdothérapie, subst. fém. Synon. de thyrothérapie (s.v. thyréo- II A 2). (Ds Méd. Biol. t. 3 1972, s.v. thyrothérapie).Prononc. et Orth.:[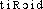 ]. Att. ds Ac. dep. 1878. LITTRÉ: thyréoïde: ,,Les livres d'anatomie disent thyroïde, mais c'est une faute``. Étymol. et Hist. 1562 adj. anat. cartilage scutiforme, autrement nommé Thyroïde (PARÉ, Anatomie, II, 16 ds Œuvres compl., éd. J. Fr. Malgaigne, t. 1, p. 198); 1752 glande thyroïde (Trév.); d'où 1830 subst. fém. la thyroïde (Encyclop. méthod. Méd. t. 13, s.v. Thyrocèle). Empr. au gr.
]. Att. ds Ac. dep. 1878. LITTRÉ: thyréoïde: ,,Les livres d'anatomie disent thyroïde, mais c'est une faute``. Étymol. et Hist. 1562 adj. anat. cartilage scutiforme, autrement nommé Thyroïde (PARÉ, Anatomie, II, 16 ds Œuvres compl., éd. J. Fr. Malgaigne, t. 1, p. 198); 1752 glande thyroïde (Trév.); d'où 1830 subst. fém. la thyroïde (Encyclop. méthod. Méd. t. 13, s.v. Thyrocèle). Empr. au gr. 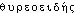 propr. « semblable à un bouclier long », comp. de
propr. « semblable à un bouclier long », comp. de 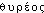 « bouclier long », à l'orig. « grosse pierre servant de porte » (dér. de
« bouclier long », à l'orig. « grosse pierre servant de porte » (dér. de 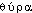 « la porte » (v. CHANTRAINE)) et de
« la porte » (v. CHANTRAINE)) et de 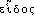 « la forme, l'apparence »,
« la forme, l'apparence », 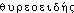 servant à désigner le cartilage scutiforme du larynx; souvent écrit
servant à désigner le cartilage scutiforme du larynx; souvent écrit 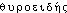 « semblable à une porte »; d'où la forme du fr. LITTRÉ a tenté sans succès de rectifier le mot fr. en thyréoïde. Fréq. abs. littér.:112.DÉR. 1. Thyroïdisme, subst. masc., pathol. ,,Ensemble de troubles causés par l'administration d'extraits thyroïdiens à doses excessives`` (Méd. Biol. t. 3 1972). — [
« semblable à une porte »; d'où la forme du fr. LITTRÉ a tenté sans succès de rectifier le mot fr. en thyréoïde. Fréq. abs. littér.:112.DÉR. 1. Thyroïdisme, subst. masc., pathol. ,,Ensemble de troubles causés par l'administration d'extraits thyroïdiens à doses excessives`` (Méd. Biol. t. 3 1972). — [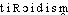 ]. — 1re attest. 1894 pathol. (BÉCLÈRE ds GARNIER-DEL.); de thyroïde, suff. -isme. 2. Thyroïdite, subst. fém., pathol. Inflammation de la glande thyroïde. Thyroïdite aiguë, subaiguë; thyroïdite lymphocytaire chronique, diffuse; thyroïdite infectieuse, parasitaire. Dans la thyroïdite de Hashimoto, la glande thyroïde est habituellement modérément hypertrophiée, d'une façon diffuse; sa consistance est ferme et élastique. La capsule est toujours identifiable. Le tissu glandulaire apparaît de coloration rose ou grisâtre (La Thyroïde, Paris, L'Expansion sc. fr., t. 3, 1974, p. 327). — [
]. — 1re attest. 1894 pathol. (BÉCLÈRE ds GARNIER-DEL.); de thyroïde, suff. -isme. 2. Thyroïdite, subst. fém., pathol. Inflammation de la glande thyroïde. Thyroïdite aiguë, subaiguë; thyroïdite lymphocytaire chronique, diffuse; thyroïdite infectieuse, parasitaire. Dans la thyroïdite de Hashimoto, la glande thyroïde est habituellement modérément hypertrophiée, d'une façon diffuse; sa consistance est ferme et élastique. La capsule est toujours identifiable. Le tissu glandulaire apparaît de coloration rose ou grisâtre (La Thyroïde, Paris, L'Expansion sc. fr., t. 3, 1974, p. 327). — [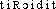 ]. LITTRÉ: thyréoïdite. — 1re attest. 1842 pathol. (Ac. Compl.); de thyroïde, suff. -ite.thyroïde [tiʀɔid] adj. et n. f.ÉTYM. 1560; grec thuroeidês « en forme de porte », par confusion, dès le grec, avec thureoeidês « en forme de bouclier », d'où « thyroïde »; thyréoïde (Trévoux, Littré) n'a pas réussi à s'imposer.❖1 Anat. || Cartilage thyroïde : cartilage du larynx, situé à la partie antérieure supérieure du cou, constitué de deux lames dont la réunion sur la ligne médiane peut former une saillie (pomme d'Adam).2 (1721). || Corps, glande thyroïde, ou, n. f. (1876), la thyroïde : glande endocrine, située à la partie antérieure et inférieure du cou, comprenant deux lobes réunis par un isthme, composée de vésicules remplies d'une substance visqueuse (la colloïde) qui contient la thyroglobuline dont proviennent les hormones thyroïdiennes. ⇒ les comp. en thyréo- et en thyro-. || Action de la thyroïde sur la croissance, sur les métabolismes, sur le système nerveux, etc. || Troubles dus à une sécrétion insuffisante (hypothyroïdie; ⇒ Crétinisme, myxœdème) ou excessive (hyperthyroïdie) de la thyroïde. || Tumeur de la thyroïde. ⇒ Goitre.0 L'ablation de la glande thyroïde réalisant le myxœdème post-opératoire, ou son insuffisance telle que la manifeste toute la gamme des myxœdèmes et des hypothyroïdies, s'accompagne surtout chez les jeunes sujets, d'un ralentissement considérable de l'activité intellectuelle, allant du simple ralentissement de l'idéation avec viscosité mentale, aux arriérations mentales les plus caractérisées. De tels troubles sont évidemment liés au déficit de l'hormone thyroïdienne (…)Jean Delay, la Psycho-physiologie humaine, p. 54.❖DÉR. Thyroïdien, thyroïdisme, thyroïdite.COMP. Parathyroïdes, thyroïdectomie, thyroxine.
]. LITTRÉ: thyréoïdite. — 1re attest. 1842 pathol. (Ac. Compl.); de thyroïde, suff. -ite.thyroïde [tiʀɔid] adj. et n. f.ÉTYM. 1560; grec thuroeidês « en forme de porte », par confusion, dès le grec, avec thureoeidês « en forme de bouclier », d'où « thyroïde »; thyréoïde (Trévoux, Littré) n'a pas réussi à s'imposer.❖1 Anat. || Cartilage thyroïde : cartilage du larynx, situé à la partie antérieure supérieure du cou, constitué de deux lames dont la réunion sur la ligne médiane peut former une saillie (pomme d'Adam).2 (1721). || Corps, glande thyroïde, ou, n. f. (1876), la thyroïde : glande endocrine, située à la partie antérieure et inférieure du cou, comprenant deux lobes réunis par un isthme, composée de vésicules remplies d'une substance visqueuse (la colloïde) qui contient la thyroglobuline dont proviennent les hormones thyroïdiennes. ⇒ les comp. en thyréo- et en thyro-. || Action de la thyroïde sur la croissance, sur les métabolismes, sur le système nerveux, etc. || Troubles dus à une sécrétion insuffisante (hypothyroïdie; ⇒ Crétinisme, myxœdème) ou excessive (hyperthyroïdie) de la thyroïde. || Tumeur de la thyroïde. ⇒ Goitre.0 L'ablation de la glande thyroïde réalisant le myxœdème post-opératoire, ou son insuffisance telle que la manifeste toute la gamme des myxœdèmes et des hypothyroïdies, s'accompagne surtout chez les jeunes sujets, d'un ralentissement considérable de l'activité intellectuelle, allant du simple ralentissement de l'idéation avec viscosité mentale, aux arriérations mentales les plus caractérisées. De tels troubles sont évidemment liés au déficit de l'hormone thyroïdienne (…)Jean Delay, la Psycho-physiologie humaine, p. 54.❖DÉR. Thyroïdien, thyroïdisme, thyroïdite.COMP. Parathyroïdes, thyroïdectomie, thyroxine.
Encyclopédie Universelle. 2012.
